โรคเบาหวาน เป็นสาเหตุหลักที่พบบ่อยของการเกิดโรคไตวายเรื้อรังระยะสุดท้ายสมาคมโรคไตแห่งประเทศไทยรายงานว่าผู้ป่วยไตวายเรื้อรังระยสุดท้ายที่ต้องฟอกไตมีสาเหตุจากโรคเบาหวานถึงร้อยละ 36.3 ดังนั้นในผู้ป่วยโรคเบาหวานที่ไม่ได้รับควบคุมระดับน้ำตาลให้ดีจะมีความเสี่ยงต่อการเสื่อมสภาพของไตจนเกิดโรคไตเรื้อรัง ไตวาย ซึ่งทำให้ต้องมีการฟอกไต สัปดาห์ละ 2-3 ครั้ง
โรคเบาหวานนับเป็นภัยเงียบที่อันตรายเนื่องจากระยะแรกของโรคเบาหวานมักจะไม่มีอาการผิดปกติ ต่อมาเมื่ออาการเป็นมากขึ้นผู้ป่วยอาจจะมีอาการเช่นปัสสาวะมาก น้ำหนักลด หรืออาการอื่นๆที่อาจจะไม่มีลักษณะจำเพาะที่ชัดเจนทำให้ผู้ป่วยจำนวนหนึ่งไม่ได้สังเกตตนเองและไม่เคยตรวจรักษา
โรคเบาหวาน ทำให้เกิดโรคไตได้อย่างไร
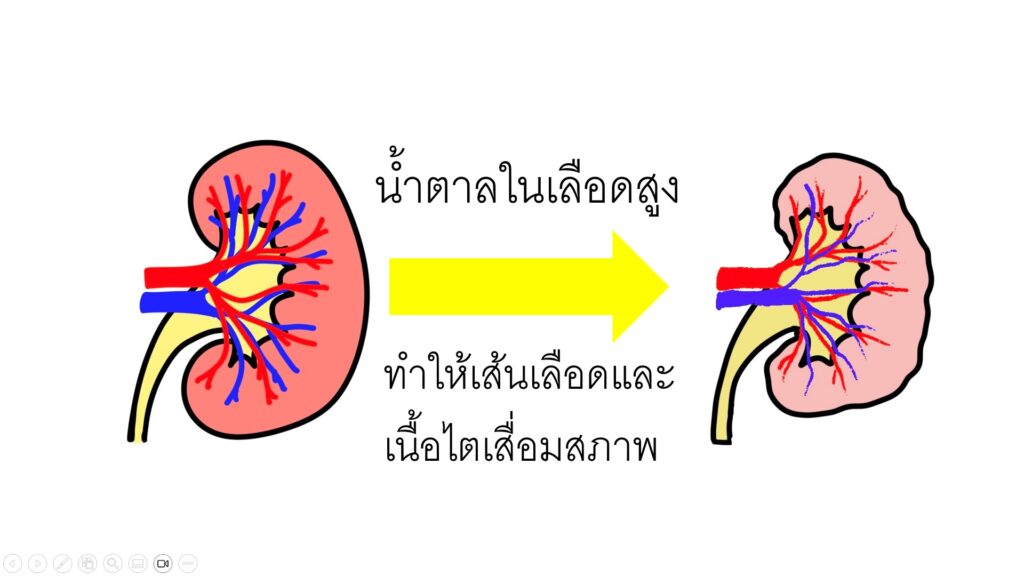
เนื้อไตประกอบด้วยเส้นเลือดฝอยขนาดเล็กจำนวนมากที่ทำหน้าที่สำคัญในการกรองของเสียออกจากร่างกาย ในผู้ป่วยเบาหวานซึ่งมีสภาวะน้ำตาลในเลือดสูงเรื้อรังทำให้ผนังเส้นเลือดและเนื้อไตเสื่อมสภาพทำให้เลือดไหลเวียนได้น้อยลง, ประสิทธิภาพในการกรองของเสียออกจากเลือดจึงลดน้อยลงและมีโปรตีนรั่วออกมาในปัสสาวะ
โรคเบาหวาน : คำแนะนำเพื่อป้องกันและชะลอความรุนแรงในการเกิดโรคไต
สำหรับผู้ที่ยังไม่เป็นเบาหวานแต่มีปัจจัยเสี่ยงต่อการเป็นเบาหวานเช่นมีประวัติโรคเบาหวานในครอบครัว, มีน้ำหนักตัวมาก ฯลฯ ควรระวังดูแลรักษาสุขภาพ ดังนี้
ควบคุมน้ำหนักตัวของคุณให้อยู่ในเกณฑ์ปกติ
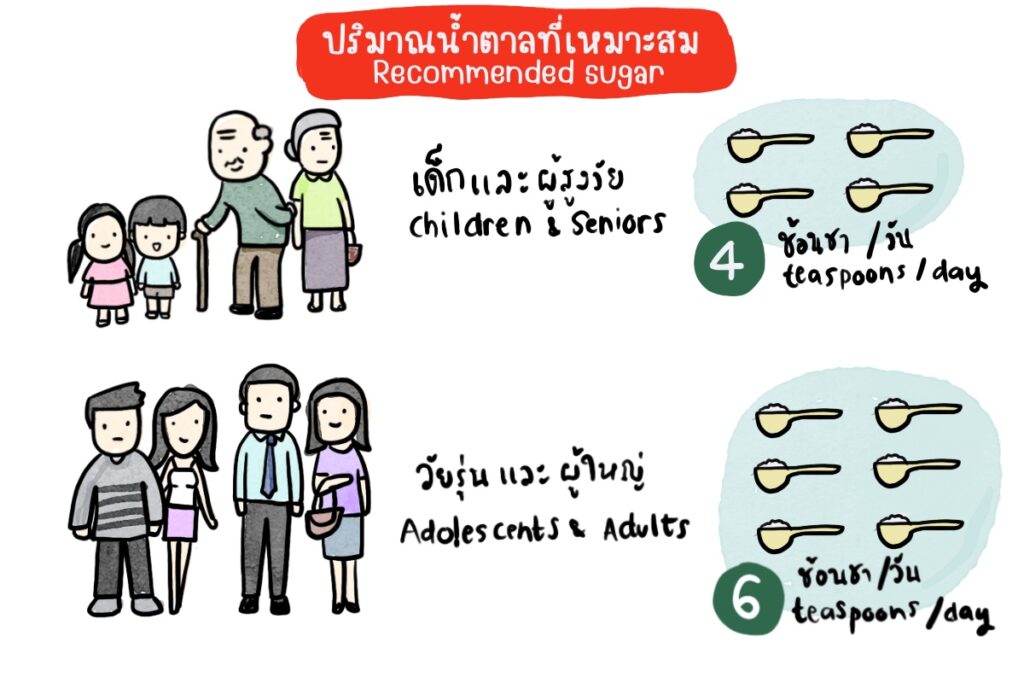
2. ลดอาหารที่จะทำให้ปริมาณน้ำตาลในเลือดขึ้นสูงรวดเร็ว เช่น ข้าวขาว, อาหารที่ทำจากแป้งขัดขาว, อาหารหรือเครื่องดื่มที่มีปริมาณน้ำตาลสูง เช่น ขนม ของหวาน น้ำอัดลม ชาไข่มุก กาแฟและช็อคโกแล็ตที่มีน้ำตาล
3. รับประทานอาหารที่มีกากใยสูง ได้แก่ ผักใบเขียว เช่น บร็อคโคลี่, คะน้า, ถั่วชนิดต่างๆ, ข้าวโพด, กระเจี๊ยบเขียว ผลไม้เช่น แอ๊ปเปิ้ล ฝรั่ง
4. คุณควรรับการตรวจสุขภาพประจำปีโดยมีการตรวจระดับน้ำตาลในเลือดและการตรวจระดับโปรตีนในปัสสาวะเพื่อตรวจคัดกรองและวินิจฉัยโรคเบาหวานได้แต่เนิ่นๆ และหากตรวจพบว่าเป็นโรคเบาหวานก็ควรรับการรักษาอย่างถูกต้องเพื่อป้องกันและลดความรุนแรงของผลข้างเคียง
สำหรับผู้ที่เป็นโรคเบาหวานแล้ว: การดูแลตนเองเพื่อป้องกันและชะลอการเสื่อมของไต
ควบคุมน้ำหนักตัวของคุณให้อยู่ในเกณฑ์ปกติ
2. ควบคุมระดับน้ำตาลในเลือดเมื่ออดอาหาร (Fasting plasma glucose) ให้ต่ำกว่า 130 mg/dl และระดับน้ำตาลสะสม (HbA1C) ให้ต่ำกว่า 7 โดยการควบคุมอาหาร(ตามรายละเอียดในหัวข้อถัดไป) และการใช้ยาลดน้ำตาล
3. ลดอาหารที่จะทำให้ปริมาณน้ำตาลในเลือดขึ้นสูงรวดเร็ว เช่น ข้าวขาว, อาหารที่ทำจากแป้งขัดขาว, อาหารหรือเครื่องดื่มที่มีปริมาณน้ำตาลสูง เช่น ขนม ของหวาน น้ำอัดลม ชาไข่มุก กาแฟและช็อคโกแล็ตที่มีน้ำตาล
4. รับประทานอาหารที่มีกากใยสูง ได้แก่ ผักใบเขียว เช่น บร็อคโคลี่, คะน้า, ถั่วชนิดต่างๆ, ข้าวโพด, กระเจี๊ยบเขียว ผลไม้เช่น แอ๊ปเปิ้ล ฝรั่ง
5. ควบคุมระดับความดันโลหิตให้น้อยกว่า 140/90 มิลลิเมตรปรอทเนื่องจากความดันโลหิตสูงเป็นปัจจัยเสริมที่ส่งผลให้ไตเสื่อมอย่างรวดเร็วมากขึ้น การดูแลตนเองเพื่อควบคุมระดับความดันโลหิตได้แก่การลดอาหารเค็มและอาหารที่มีปริมาณโซเดียมสูง, การลดความเครียดผ่อนคลายจิตใจและร่างกายและในบางรายแพทย์อาจสั่งยาลดความดันโลหิต
6. ผู้ที่สูบบุหรี่ควรเลิกสูบบุหรี่ให้ได้อย่างเด็ดขาดเนื่องจากนิโคตินส่งผลให้เกิดการดื้อต่ออินซูลินทำให้ระดับน้ำตาลสูงขึ้นและมีการรั่วของโปรตีนในปัสสาวะเพิ่มขึ้นและอัตราการกรองของเสียจากไตลดลง
7. คุณควรออกกำลังกายอย่างสม่ำเสมอต่อเนื่องครั้งละ 30 นาที ให้หัวใจเต้นในอัตรา 100-120 ครั้งต่อนาที อย่างน้อยสัปดาห์ละ 5 ครั้ง (รวม 150 นาทีต่อสัปดาห์) เพราะการออกกำลังกายช่วยให้การไหลเวียนโลหิตดีขึ้น ทำให้ระบบอวัยวะในร่างกายทำงานได้ดีขึ้น. คุณควรเลือกการออกกำลังกาย เช่น การวิ่ง เดิน ว่ายน้ำ หรืออื่นๆ ที่เหมาะสมกับร่างกายและวัยของคุณ
8. คุณควรรับประทานอาหารโปรตีนให้เพียงพอ ปริมาณที่เหมาะสมของโปรตีนอย่างน้อย 0.8-1.0 กรัม ต่อน้ำหนักตัวต่อวัน ดูปริมาณโปรตีนในอาหารแต่ละประเภทได้ที่นี่
9. ผู้ป่วยเบาหวานควรได้รับการตรวจคัดกรองโปรตีนอัลบูมินในปัสสาวะและการตรวจวัดการทำงานของไต (Estimated glomerular filtration rate [eGFR]) อย่างสม่ำเสมอ
หากมีข้อสงสัยหรือต้องการสอบถามข้อมูลเพิ่มเติม กรุณาติดต่อ สถาบันโรคไตและเปลี่ยนไต โรงพยาบาลพระรามเก้า หมายเลขโทรศัพท์ 1270 ต่อ 12390 , 12397