ในปัจจุบันโรคหลอดเลือดสมอง (stroke) เป็นสาเหตุการเสียชีวิตและสาเหตุของความพิการในลำดับต้นๆของประชากรในประเทศไทยทั้งที่จริงแล้วโรคหลอดเลือดสมองเป็นสิ่งที่ป้องกันและรักษาได้หากผู้ป่วยมารับการรักษากายในเวลาที่ทันท่วงที
โรคหลอดเลือดสมองคืออะไร
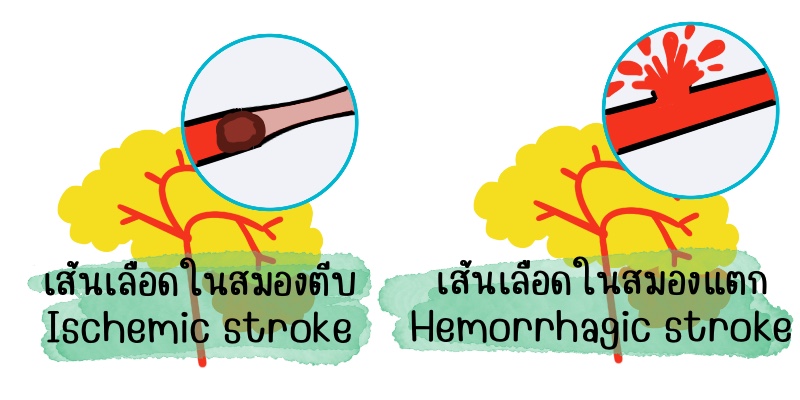
คนไทยมักรู้จักโรคหลอดเลือดสมองในชื่อของโรคอัมพาตหรืออัมพฤกษ์ซึ่งเกิดได้จากสองสาเหตุคือ หลอดเลือดในสมองแตก หรือหลอดเลือดในสมองตีบตัน ทั้งสองกรณีนี้จะทำให้เนื้อเยื่อสมองที่ถูกกระทบไม่ทำงาน เช่น ถ้ามีอาการในสมองบริเวณที่ควบคุมการขยับของแขนขาด้านใดด้านหนึ่งก็จะทำให้แขนขาด้านนั้นขยับไม่ได้ ถ้าอาการเป็นถาวรก็จะเรียกว่าเป็นอัมพาต ถ้าเป็นชั่วคราวก็จะเรียกว่าอัมพฤกษ์นั้นเอง คล้ายๆอาการของโรคหลอดเลือดหัวใจตีบ (Heart attack) แต่เป็นโรคหลอดเลือดสมอง (Brain attack) แทน
โรคหลอดเลือดสมองมีอาการเป็นอย่างไร
อาการของโรคหลอดเลือดในสมองจำง่ายๆด้วยตัวอักษรย่อ F.A.S.T.

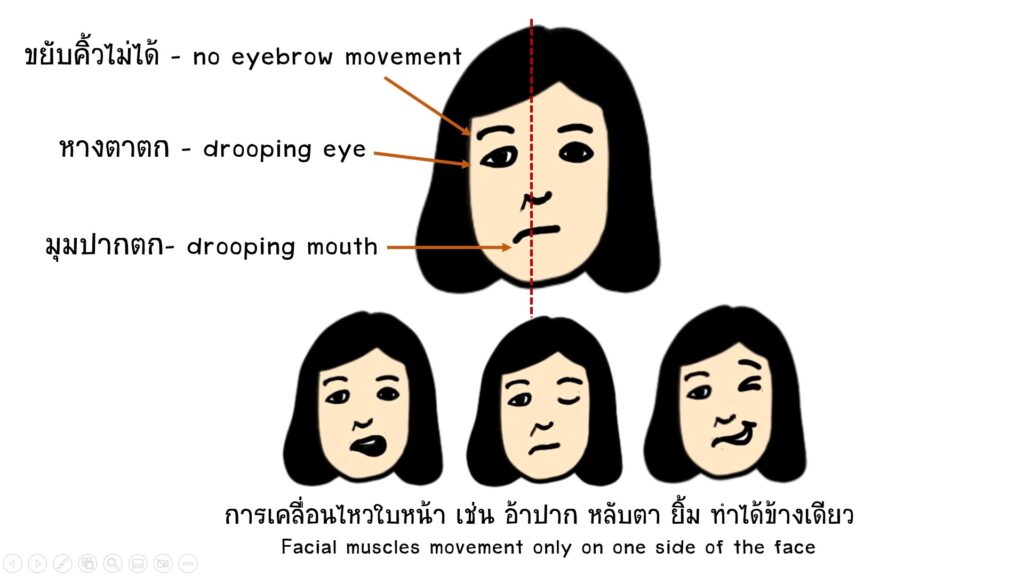
- F Face : ผู้ป่วยจะมีอาการหน้าเบี้ยวด้านใดด้านหนึ่งอย่างฉับพลันหรือผู้ป่วยบางท่านอาจจะมีอาหารไหลออกจากปากระหว่างรับประทานอาหารหรือน้ำลายไหลออกจากมุมปากด้านใดด้านหนึ่งเนื่องจากไม่สามารถควบคุมกล้ามเนื้อใบหน้าด้านที่มีอาการ

- A Arms : ผู้ป่วยจะขยับแขนหรือขาไม่ได้โดยอาจจะเป็นเฉพาะแขนหรือขาหรือเป็นทั้งแขนและขาและส่วนใหญ่จะเป็นด้านเดียวกัน ทดสอบง่าย ๆ โดยการให้ผู้ป่วยลองยกแขนขาทั้งสองข้างขึ้น ถ้าแขนขาตกด้านใดด้านหนึ่งแสดงว่ามีความผิดปกติ

- S Speech : ผู้ป่วยจะมีอาการพูดไม่ชัด, พูดเหมือนลิ้นคับปากหรือบางคนมีอาการพูดไม่เป็นภาษา, หรือฟังคำสั่งไม่รู้เรื่อง คนในครอบครัวอาจคิดว่าผู้ป่วยสับสน การทดสอบอาจชี้ให้ดูของง่ายๆในชีวิตประจำวันเช่น ปากกา นาฬิกา แล้วถามว่าของสิ่งนั้นเรียกว่าอะไรหรือให้ทำตามคำสั่งง่ายๆ เช่น ชูสองนิ้ว เป็นต้น

- T Time : เวลาเป็นสิ่งที่สำคัญที่สุดในผู้ป่วยโรคหลอดเลือดสมอง ผู้ป่วยที่สงสัยภาวะโรคหลอดเลือดสมองควรไปโรงพยาบาลที่ใกล้ที่สุดให้เร็วที่สุดเพื่อป้องกันความเสียหายที่จะเกิดขึ้นกับสมองซึ่งจะเป็นมากขึ้นตามระยะเวลาที่นานขึ้น ในกรณีที่เป็นโรคหลอดเลือดในสมองตีบและมาถึงโรงพยาบาลภายในสี่ชั่วโมงครึ่ง แพทย์จะสามารถให้ยาเพื่อละลายลิ่มเลือดที่อุดตันในหลอดเลือดสมอง ทำให้อาการของผู้ป่วยสามารถกลับมาเป็นปกติได้
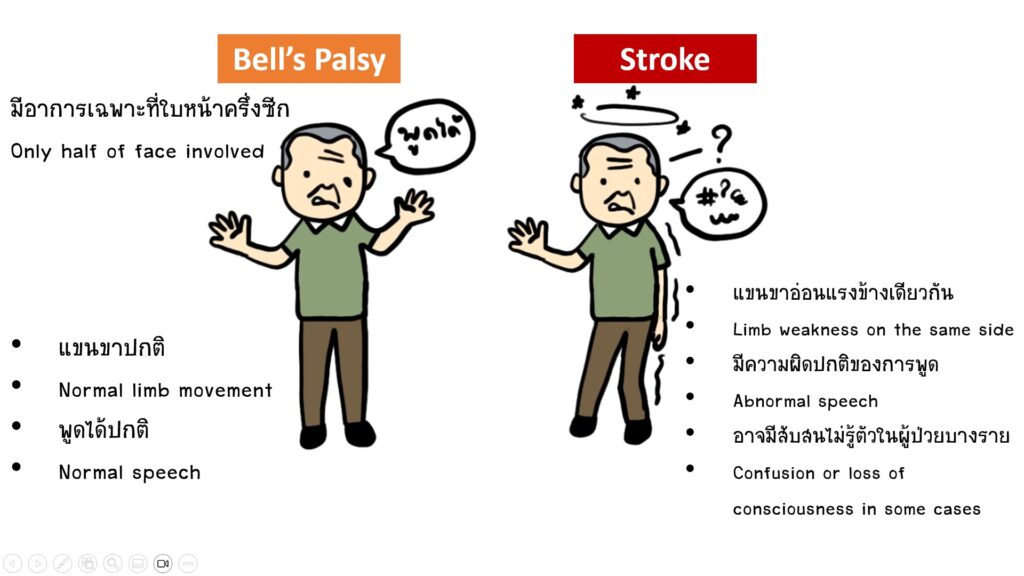
ข้อสำคัญคือการเป็นโรคหลอดเลือดสมองไม่จำเป็นต้องมีอาการครบทั้ง 3 อย่างของ F – A – S คืออาการหน้าเบี้ยว, แขนขาอ่อนแรงด้านใดด้านหนึ่ง, หรืออาการพูดที่ผิดปกติ ผู้ป่วยอาจจะมีอาการเพียงแค่อย่างหนึ่งอย่างใดใน 3 อย่างก็ให้สงสัยว่าผู้ป่วยเป็นโรคหลอดเลือดสมองต้องรีบพาไปพบแพทย์โดยด่วน
โรคหลอดเลือดสมองแบ่งออกเป็น

1. หลอดเลือดในสมองตีบ (Ischemic stroke)
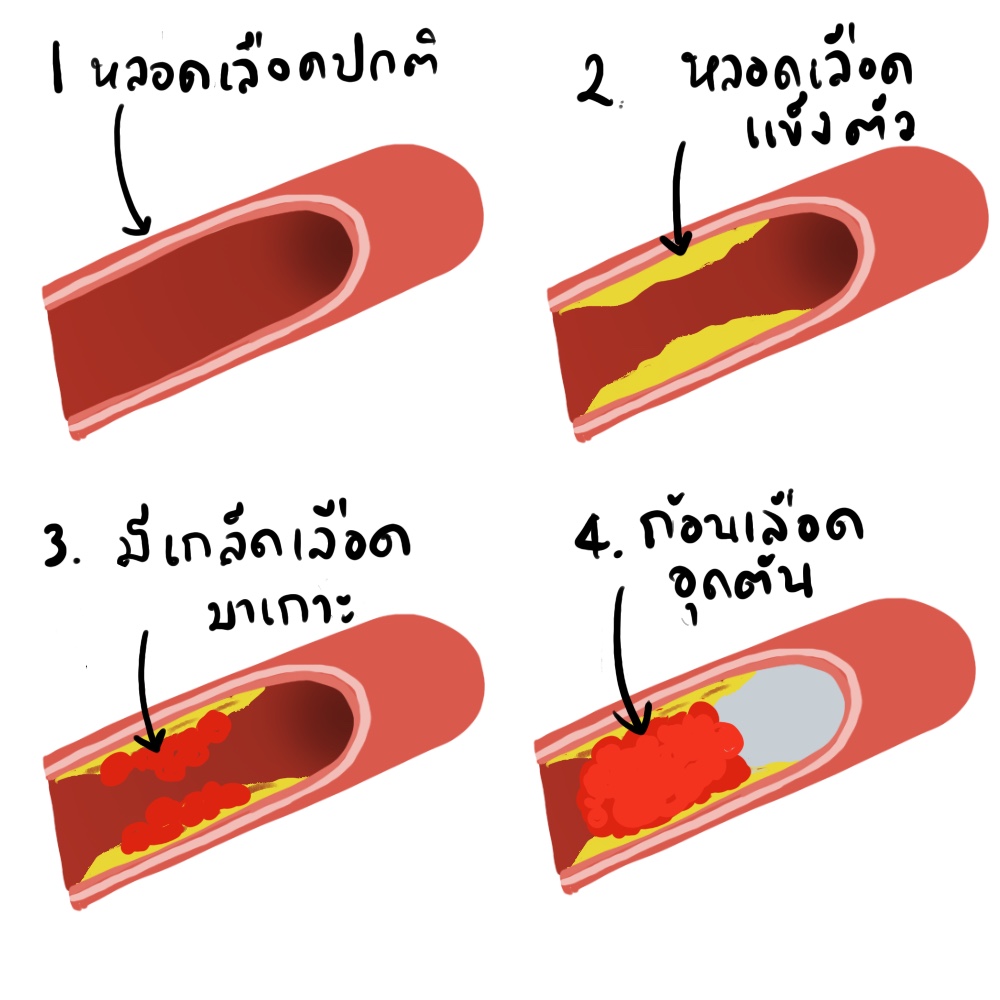
เกิดจากการอุดตันของเส้นเลือดแดงในสมองทำให้เนื้อสมองส่วนนั้นๆขาดเลือดไปเลี้ยง ซึ่งการอุดตันของหลอดเลือดแบ่งออกเป็น
การอุดตันทีเกิดจากก้อนเลือดที่เกิดขึ้นเฉพาะที่ (Thrombosis) ซึ่งเป็นผลเนื่องมาจากพยาธิสภาพของผนังเส้นเลือดเช่นหลอดเลือดแข็งตัวจากไขมันในผนังเส้นเลือด,หรือการอักเสบของเส้นเลือดหรือที่เรียกว่า vasculitis ้.ผนังเส้นเลือดที่มีพยาธิสภาพเหล่านี้ง่ายต่อการเกิดรอยฉีกขาดซึ่งจะกลายเป็นจุดกระตุ้นทำให้มีการเกาะตัวของเกล็ดเลือดเกิดเป็นก้อนเลือด
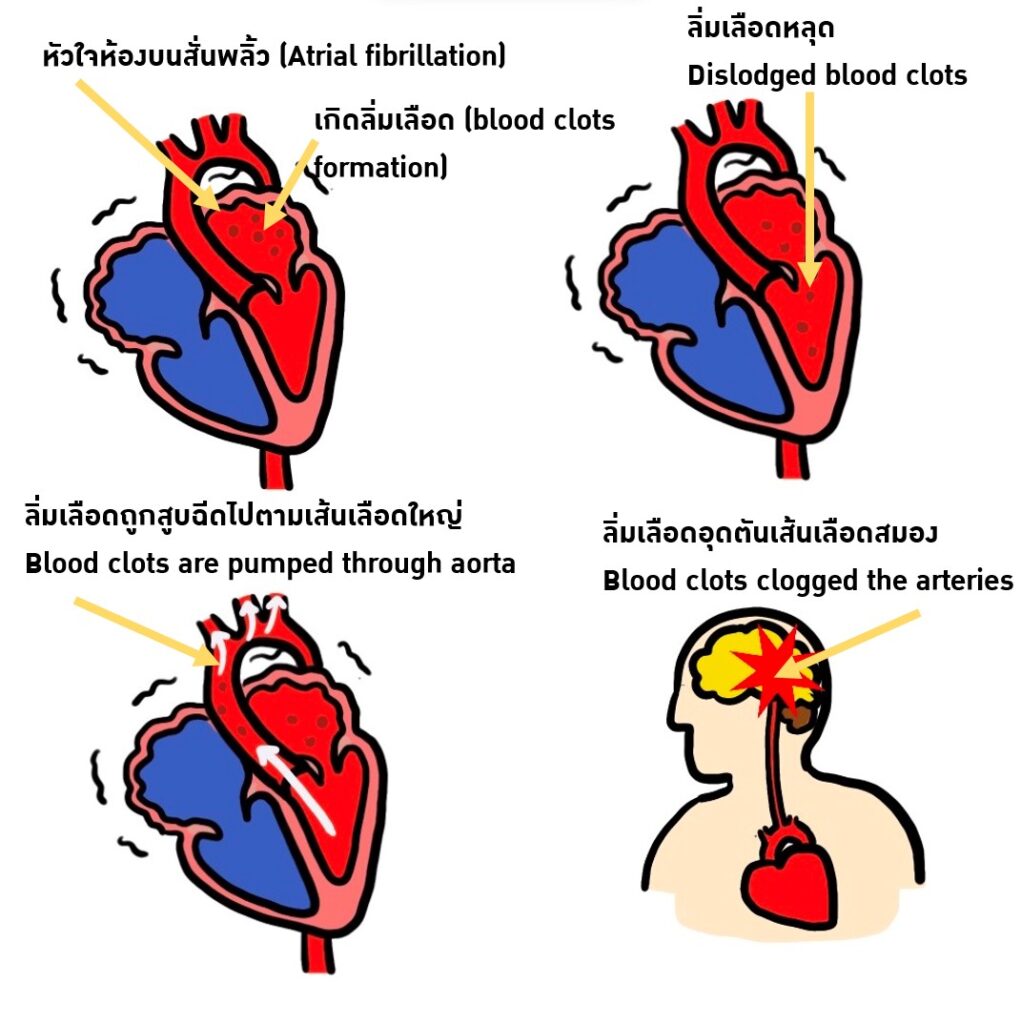
การอุดตันจากก้อนเลือดที่หลุดลอยมาจากส่วนอื่น (Embolism) เช่นเป็นก้อนเลือดที่เกิดขึ้นในหัวใจห้องบนขวาเนื่องจากผู้ป่วยมีหัวใจห้องบนเต้นพริ้ว (atrial fibrillation) หรือหลอดเลือดบริเวณลำคอที่มีภาวะหลอดเลือดแข็งตัว

2. หลอดเลือดสมองแตก (Hemorrhagic stroke)
แบ่งออกเป็น
2.1 เลือดออกในเนื้อสมอง (Cerebral hemorrhage) ซึ่งมักเกิดจากความเสื่อมของผนังหลอดเลือดตามอายุรวมกับความดันโลหิตสูงทำให้เส้นเลือดในสมองแตก
2.2 เลือดออกใต้ชั้นเยื่อหุ้มสมอง (Subarachnoid hemorrhage) ซึ่งมักเกิดจากการที่มีหลอดเลือดโป่งพองผิดปกติในสมองอยู่เดิมแล้วเกิดการแตกขึ้นมาภายหลัง
สมองขาดเลือดชั่วคราว (TIA) คืออะไร
สมองขาดเลือดชั่วคราว (TIA) คือการที่ปริมาณเลือดไปเลี้ยงสมองส่วนใดส่วนหนึ่งน้อยลงทันทีแต่ต่อมาสามารถกลับคืนสู่สภาพเดิมได้ในเวลาอันรวดเร็วจึงไม่มีภาวะเนื้อสมองตาย อาการจะเป็นเหมือนโรคหลอดเลือดในสมองตีบแต่เป็นเพียงระยะเวลาสั้นๆ 5-10 นาทีแล้วหายได้เองภายในเวลา 24 ชั่วโมง
ประมาณ 1 ใน 3 ของผู้ป่วยสมองขาดเลือดชั่วคราว (TIA) มักจะเกิดโรคหลอดเลือดสมองตีบตามมาภายใน 7 วัน ดังนั้นอาการสมองขาดเลือดชั่วคราวจึงเป็นสัญญาณเตือนของโรคหลอดเลือดสมอง ผู้ป่วยทุกรายที่มีอาการสมองขาดเลือดชั่วคราวจึงควรมาพบแพทย์ทันทีที่มีอาการซึ่งได้แก่
– ปากเบี้ยว หรือชาบริเวณใบหน้า
– ปวดศีรษะอย่างรุนแรง
– แขนขาอ่อนแรง หรือชาครึ่งซีก
– วิงเวียนศีรษะและเดินเซ
– พูดอ้อแอ้, นึกคำศัพท์ไม่ได้, ฟังคำพูดไม่เข้าใจ
ปัจจัยเสี่ยงต่อโรคหลอดเลือดสมองมีอะไรบ้าง
ปัจจัยเสี่ยงแบ่งออกเป็น
1.ปัจจัยเสี่ยงที่ไม่สามารถแก้ไขได้ ได้แก่
– อายุ เมื่ออายุมากขึ้นความเสื่อมของเส้นเลือดก็จะเกิดมากขึ้นตามเวลาที่ผ่านไป เปรียบเหมือนท่อประปาในบ้านที่ใช้มานานก็จะมีการผุกร่อนและตะกรันเกาะภายในท่อ
– ผู้ป่วยที่มีประวัติคนในครอบครัวเป็นโรคหลอดเลือดสมอง
– ผู้ป่วยที่เคยมีประวัติโรคหลอดเลือดสมองตีบหรือโรคหลอดเลือดในสมองแตกมาก่อน
2. ปัจจัยเสี่ยงที่สามารถแก้ไขได้ ได้แก่
- โรคความดันโลหิตสูง เมื่อมีโรคความดันโลหิตสูงควรพบแพทย์เพื่อตรวจรักษาและรับประทานยาอย่างต่อเนื่องถึงแม้ว่าจะไม่มีอาการผิดก็ตาม เนื่องจากความดันโลหิตที่สูงจะไปทำให้หลอดเลือดในสมองมีความเปราะมากขึ้นและมีโอกาสปริแตกได้ง่าย
- โรคเบาหวาน ผู้ป่วยควรควบคุมระดับน้ำตาลให้อยู่ในระดับปกติ เพื่อชะลอความเสื่อมของหลอดเลือด
- หัวใจเต้นผิดจังหวะ หากผู้ป่วยมีภาวะหัวใจเต้นผิดจังหวะชนิดหัวใจห้องบนสั่นพริ้ว(Atrial fibrillation or atrial futter) มักจะทำให้เกิดลิ่มเลือดในห้องหัวใจและซึ่งอาจหลุดไปอุดเส้นเลือดในสมองได้ ภาวะหัวใจเต้นผิดจังหวะแบบหัวใจห้องบนสั่นพริ้วรักษาโดยการให้ยาควบคุมจังหวะการเต้นของหัวใจ ผู้ป่วยบางรายอาจต้องรักษาด้วยการใช้คลื่นวิทยุ(Radiofrequency ablation) จี้ทำลายจุดกำเนิดไฟฟ้าที่ผิดปกติหรือวงจรไฟฟ้าที่ผิดปกติภายในผนังห้องหัวใจ และผู้ป่วยที่มีภาวะหัวใจห้องบนสั่นพริ้วควรได้รับยาละลายลิ่มเลือดอย่างต่อเนื่องเพื่อป้องกันการเกิดลิ่มเลือดในห้องหัวใจซึ่งจะนำไปสู่การเกิดโรคหลอดเลือดสมอง
- การสูบบุหรี่ : สารนิโคตินในบุหรี่จะเป็นปัจจัยเร่งที่สำคัญที่จะทำให้หลอดเลือดในสมองเปราะเกิดรอยปริแตกซึ่งจะเป็นจุดเริ่มต้นทำให้เกิดการเกาะตัวของเกล็ดเลือดและลิ่มเลือดทำให้เกิดเส้นเลือดในสมองอุดตันได้ง่ายกว่าคนที่ไม่สูบบุหรี่ ทั้งนี้รวมถึงบุคคลที่ใกล้ชิดคนที่สูบบุหรี่จัดและได้รับควันบุหรี่มือสองตลอดเวลาด้วย
- เครื่องดื่มแอลกอฮอล์เป็นปัจจัยเสี่ยงต่อโรคหลอดเลือดสมองเนื่องจากทำให้ความดันโลหิตสูงและกระตุ้นให้เกิดหัวใจห้องบนสั่นพริ้ว
- การใช้สารเสพติดบางชนิดเช่นแอมเฟตามีน โคเคน ผู้ที่ใช้สารเสพติดเหล่านี้มักจะเกิดเลือดออกในสมองง่ายกว่าคนทั่วไปเนื่องจากสารเสพติดเหล่านี้ทำให้เกิดภาวะความดันโลหิตสูงหรือกระตุ้นให้เกิดการอักเสบของหลอดเลือดซึ่งจะเป็นจุดเริ่มต้นทำให้เกิดการเกาะตัวของเกล็ดเลือดและลิ่มเลือดทำให้เกิดเส้นเลือดในสมองอุดตันได้ง่าย
เมื่อสงสัยว่าเป็นโรคหลอดเลือดสมองต้องปฏิบัติอย่างไร
โรคหลอดเลือดสมองถือเป็นภาวะฉุกเฉินทางการแพทย์ ผู้ป่วยต้องได้รับการรักษาอย่างเร่งด่วน ข้อมูลสำคัญคือ”เวลา”ที่เริ่มเกิดอาการหากผู้ป่วยมาถึงโรงพยาบาลภายในเวลาสี่ชั่วโมงครึ่งนับจากอาการเริ่มต้น แพทย์อาจพิจารณาให้ยาที่เรียกว่า rt-PA เพื่อละลายลิ่มเลือดในสมอง
หากสงสัยว่าผู้ป่วยมีอาการของโรคหลอดเลือดสมอง,ให้ดำเนินการดังนี้
1. โทรศัพท์ติดต่อ1669 (สถาบันการแพทย์ฉุกเฉินแห่งชาติและแจ้งอาการของผู้ป่วย, เวลาที่ผู้ป่วยมีอาการ ฯลฯ ทางศูนย์จะประสานงานส่งรถพยาบาลไปรับตัวผู้ป่วยในทันทีเพื่อไปส่งยังโรงพยาบาลที่อยู่ใกล้ที่สุด
2. หากผู้ป่วยมีโรคร่วม เช่น เบาหวาน หรือความดันโลหิตสูง ซึ่งมียารักษาที่ใช้ประจำ ให้นำยาที่ใช้ไปโรงพยาบาลด้วย
3. ไม่ควรให้ยาใดแก่ผู้ป่วยก่อนที่จะมาถึงโรงพยาบาลโดยเฉพาะยาลดความดันเพราะการที่ความดันโลหิตลดลงจะทำให้เลือดไปเลี้ยงสมองลดลงไปอีก และยาเบาหวานเพราะอาจทำให้ระดับน้ำตาลในเลือดต่ำลงทำให้มีอาการสับสนหรือหมดสติซึ่งส่งผลให้การประเมินผู้ป่วยทำได้ยากขึ้น
4. ในกรณีที่ผู้ป่วยมีอาการดีขึ้นก่อนถึงโรงพยาบาล. ก็ยังจำเป็นที่จะต้องนำผู้ป่วยมาพบแพทย์ให้เร็วที่สุดเพราะอาจเป็นภาวะสมองขาดเลือดชั่วคราว (TIA) ซึ้งเป็นสัญญาณเตือนของโรคหลอดเลือดสมอง โดยผู้ป่วยต้องได้รับการดูแลอย่างใกล้ชิดในโรงพยาบาลและควรได้รับการตรวจเพิ่มเติม และหากมีความผิดปกติเกิดขึ้นซ้ำอีกแพทย์จะสามารถให้การรักษาได้ทันท่วงที

การวินิจฉัยโรคหลอดเลือดสมองทำได้อย่างไรและต้องตรวจอะไรเพิ่มเติมบ้าง
ประวัติผู้ป่วย – แพทย์จำเป็นจะต้องชักประวัติอาการของผู้ป่วยได้แก่เวลาที่เริ่มมีอาการหรือเวลาที่เห็นผู้ป่วยเป็นปกติครั้งล่าสุด , โรคร่วม, ยาที่ผู้ป่วยรับประทานเป็นประจำ, ประวัติครอบครัว โดยหากผู้ป่วยไม่สามารถให้ประวัติได้. แพทย์จำเป็นที่จะต้องชักประวัติจากญาติหรือผู้ที่เห็นเหตุการณ์
การตรวจร่างกาย – แพทย์จะตรวจสัญญาณชีพ(ความดันโลหิต ชีพจร, การหายใจ และอุณหภูมิของร่างกาย), ตรวจหัวใจและตรวจระบบประสาทโดยละเอียดได้แก่ การตรวจกำลังกล้ามเนื้อ, ตรวจประสาทสัมผัส, ตรวจการพูด, การฟัง, การตามคำสั่ง, การเดิน เป็นต้น
การตรวจทางห้องปฏิบัติการและการตรวจทางรังสี – เพื่อแยกภาวะอื่นที่ไม่ใช่โรคหลอดเลือดสมอง และเพื่อแยกโรคหลอดเลือดสมองว่าเป็นหลอดเลือดสมองแตก,หรือหลอดเลือดในสมองตีบตัน ประกอบด้วยการตรวจต่อไปนี้
- การเจาะเลือดเพื่อตรวจระดับน้ำตาล, ระดับเกลือแร่, การทำงานที่ผิดปกติของตับหรือไต เพื่อแยกโรคอื่นๆที่อาจทำให้อาการคล้ายโรคหลอดเลือดสมอง
- เอกซเรย์ปอด เป็นการตรวจพื้นฐานเพื่อตรวจดูภาวะความผิดปกติของหัวใจและปอดซึ่งอาจเกิดร่วมด้วย
- คลื่นไฟฟ้าหัวใจ- เป็นการตรวจที่จำเป็นและสำคัญเนื่องจากโรคหลอดเลือดสมองอาจจะพบร่วมกับโรคเส้นเลือดหัวใจตีบ ส่วนโรคหัวใจเต้นผิดจังหวะอาจจะทำให้เกิดลิ่มเลือดในห้องหัวใจและลิ่มเลือดที่เกิดขึ้นอาจหลุดไปในกระแสเลือดและเข้าไปอุดในเส้นเลือดสมองทำให้เกิดภาวะสมองขาดเลือดได้
- การตรวจเอ็กซเรย์คอมพิวเตอร์สมอง (CT scan) เป็นการตรวจที่สามารถตรวจจับภาวะเลือดออกในเนื้อสมองได้ดี ใช้เวลาน้อยในการตรวจ แต่มีข้อเสียคือการตรวจจับภาวะสมองขาดเลือดทำได้ไม่ดีเท่าการตรวจ MRI และหากต้องการดูรายละเอียดของเส้นเลือดต้องทำการฉีดสีร่วมด้วย
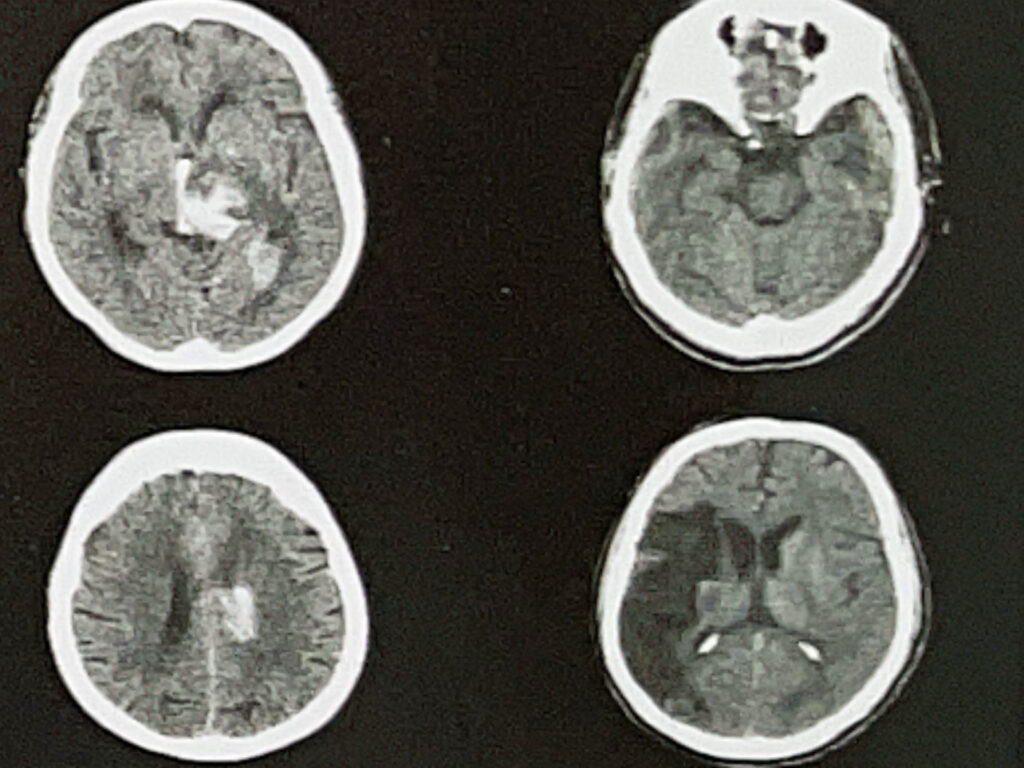
- การฉีดสีตรวจหลอดเลือดสมอง (Cerebral angiography) ทำโดยการใส่สายสวนเข้าเส้นเลือดแดงที่ขาหนีบเพื่อฉีดสารทึบแสงเพื่อตรวจดูลักษณะของหลอดเลือด ปัจจุบันการตรวจนี้ทำน้อยลงมากเนื่องจากมีการตรวจเอ็กซเรย์คอมพิวเตอร์และ MRI มาแทนที่
- การตรวจคลื่นแม่เหล็กไฟฟ้า (ฺMRI scan) สามารถตรวจหลอดเลือดสมองตีบระยะเฉียบพลันได้ภายใน 15 นาทีถึง 7 วัน โดยสามารถเห็นหลอดเลือดสมองขนาดใหญ่ที่ตีบได้โดยไม่ต้องฉีดสารทึบแสง ข้อเสียของ MRI คือการตรวจใช้เวลานานและต้องใช้ความร่วมมือของผู้ป่วย ในกรณีที่ผู้ป่วยมีข้อจำกัดก็จะไม่สามารถตรวจด้วย MRI ได้ เช่น ผู้ป่วยที่กลัวที่แคบหรือผู้ป่วยที่ไม่สามารถนอนนิ่งไต้นาน ๆ หรือผู้ป่วยที่ใช้เครื่องกระตุ้นหัวใจที่ไม่รองรับ MRI
- อัลตร้าชาวด์หลอดเลือด (TCD transcranial doppler, Carotid duplex) เป็นการตรวจโดยใช้อัลตร้าชาวด์เพื่อดูความผิดปกติของหลอดเลือดในสมองและหลอดเลือดที่คอเพื่อเป็นแนวทางในการรักษาในผู้ป่วยที่มีการตีบของหลอดเลือดที่ลำคอเพื่อประเมินความจำเป็นที่จะต้องผ่าตัดหลอดเลือด
การป้องกันโรคหลอดเลือดสมอง
- ตรวจวัดความดันโลหิตอย่างสม่ำเสมออย่างน้อยปีละ 1 ครั้ง หากมีความดันโลหิตที่มากกว่า 140/80 mmHg ควรพบแพทย์เพื่อพิจารณารักษาโดยในบางรายอาจมีการใช้ยาลดความดันโลหิต ร่วมกับการปรับเปลี่ยนพฤติกรรม เช่น การลดอาหารเค็ม, การออกกำลังกายอย่างสม่ำเสมอ กรณีที่แพทย์สั่งใช้ยาไม่ควรหยุดรับประทานยาลดความดันเองโดยไม่ปรึกษาแพทย์เนื่องจากโรคความดันโลหิตสูงเป็นโรคที่เป็นแล้วมักจะเป็นตลอดชีวิตและไม่ค่อยแสดงอาการจนกว่าจะมีภาวะวิกฤติเกิดขึ้น
- รับการตรวจระบบหัวใจอย่างน้อยปีละครั้งเพื่อดูว่ามีหัวใจเต้นผิดจังหวะหรือไม่
- หยุดสูบบุหรี่
- ควบคุมน้ำหนักในกรณีที่มีน้ำหนักเกิน
- ออกกำลังกายอย่างสม่ำเสมอ อย่างน้อยสัปดาห์ละ 3 ครั้ง โดยควรเป็นการออกกำลังกายแบบแอโรบิคอย่างน้อยครั้งละครึ่งชั่วโมง
- ตรวจวัดระดับน้ำตาลและไขมันในเลือด
- งดการดื่มสุรา
- เลิกการใช้ยาเสพติด
การรักษาโรคหลอดเลือดสมอง
การรักษาโรคหลอดเลือดสมองในระยะเฉียบพลัน
โรคหลอดเลือดสมองตีบสามารถรักษาให้หายเป็นปกติโดยที่ผู้ป่วยไม่มีความพิการหลงเหลืออยู่ ทั้งนี้ผู้ป่วยจะต้องมาโรงพยาบาลภายในเวลา 4 1/2 ชั่วโมงนับจากเริ่มมีอาการ แพทย์จะให้ยาละลายลิ่มเลือด(antithrombotic) rtPA (recombinant tissue plasminogen activator) เข้าทางหลอดเลือดดำ โดยยามีประสิทธิภาพในการสลายลิ่มเลือดที่อุดตันหลอดเลือดสมองได้ 30-50% ของผู้ป่วยซึ่งทำให้ผู้ป่วยไม่มีความพิการหลงเหลืออยู่หรือมีความพิการน้อยมาก หลังจากการให้ยาผู้ป่วยจำเป็นที่จะต้องอยู่ในหอผู้ป่วยหนัก (ICU) หรือหอผู้ป่วยโรคหลอดเลือดสมอง(Stroke unit) เพื่อการดูแลผู้ป่วยอย่างใกล้ชิดโดยบุคลากรทางการแพทย์เป็นเวลาอย่างน้อย 24 ชั่วโมง
กรณีที่เวลานับจากเริ่มเกิดอาการเกิน 4.5 ชั่วโมงไปแล้ว การรักษาด้วยยาละลายลิ่มเลือด Thrombolytic therapy ไม่ช่วยให้อาการของผู้ป่วยดีขึ้น
การป้องกันการกลับเป็นซ้ำในกรณีที่เกิดโรคหลอดเลือดสมองแล้ว
1.) จำเป็นที่จะต้องปรับเปลี่ยนปัจจัยเสี่ยงที่สามารถปรับได้ดังที่ได้กล่าวมาแล้ว
2. ) การใช้ยาต้านเกล็ดเลือดหรือยากันการแข็งตัวของเลือด
เนื่องจากลิ่มเลือดเป็นสาเหตุของโรคหลอดเลือดสมอง การป้องกันไม่ให้เกิดลิ่มเลือดจึงเป็นวิธีที่สำคัญในการป้องกันการเกิดโรคซ้ำ ยาที่ใช้ป้องกันการเกิดลิ่มเลือด แบ่งเป็น 2 กลุ่มได้แก่ ยาต้านการเกาะกันของเกล็ดเลือด และยาต้านการแข็งตัวของเลือด
อ่านรายละเอียดเรื่อง ยาต้านการเกาะกันของเกล็ดเลือด และยาต้านการแข็งตัวของเลือด
ข้อควรรู้สำหรับผู้ป่วยที่การใช้ยาต้านการเกาะกันของเกล็ดเลือด และยาต้านการแข็งตัวของเลือด
- จุดประสงค์ของการใช้ยากลุ่มนี้คือเพื่อป้องกันการเกิดลิ่มเลือดในระบบไหลเวียนเลือดเพื่อไม่ให้เกิดโรคหลอดเลือดสมองซ้ำอีก ดังนั้นผู้ป่วยจึงต้องรับยาไปตลอดชีวิต
- ผลข้างเคียงที่สำคัญของยาคือทำให้มีเลือดออกง่าย
- หากมีอาการดังต่อไปนี้ ให้หยุดรับประทานยาและไปพบแพทย์ทันที
- – เลือดออกตามไรฟัน, เลือดกำเดาไหล, มีจ้ำเลือดตามผิวหนัง
- – ประจำเดือนปริมาณมาก
- – มีเลือดในเยื่อบุตา
- – อาเจียนเป็นเลือด
- – มีเลือดออกทางปัสสาวะ
- – ถ่ายอุจจาระเป็นเลือดหรือเป็นสีคล้ำ
- – มีเลือดออกทางเนื้อเยื่อ เช่น บาดแผลเลือดออกมาก
- ควรระมัดระวังการเกิดอุบัติเหตุและการกระทบกระเทือน เช่น การล้มกระแทกพื้นอาจทำให้เกิดเลือดออกในอวัยวะภายใน
- ในกรณีที่ต้องทำการผ่าตัด, ถอนฟันหรือทำหัตถการรุกล้ำที่จะต้องมีบาดแผล จะต้องแจ้งให้บุคลากรการแพทย์ทราบทุกครั้งว่ารับประทานยาต้านเกล็ดเลือดอยู่
- หากมีอาการดังต่อไปนี้ ให้หยุดรับประทานยาและไปพบแพทย์ทันที
หากมีข้อสงสัยหรือต้องการสอบถามข้อมูลเพิ่มเติม กรุณาติดต่อ แผนกอายุรกรรม
โรงพยาบาลพระรามเก้า หมายเลขโทรศัพท์ 1270 ต่อ12210, 12223
PI-MED-41