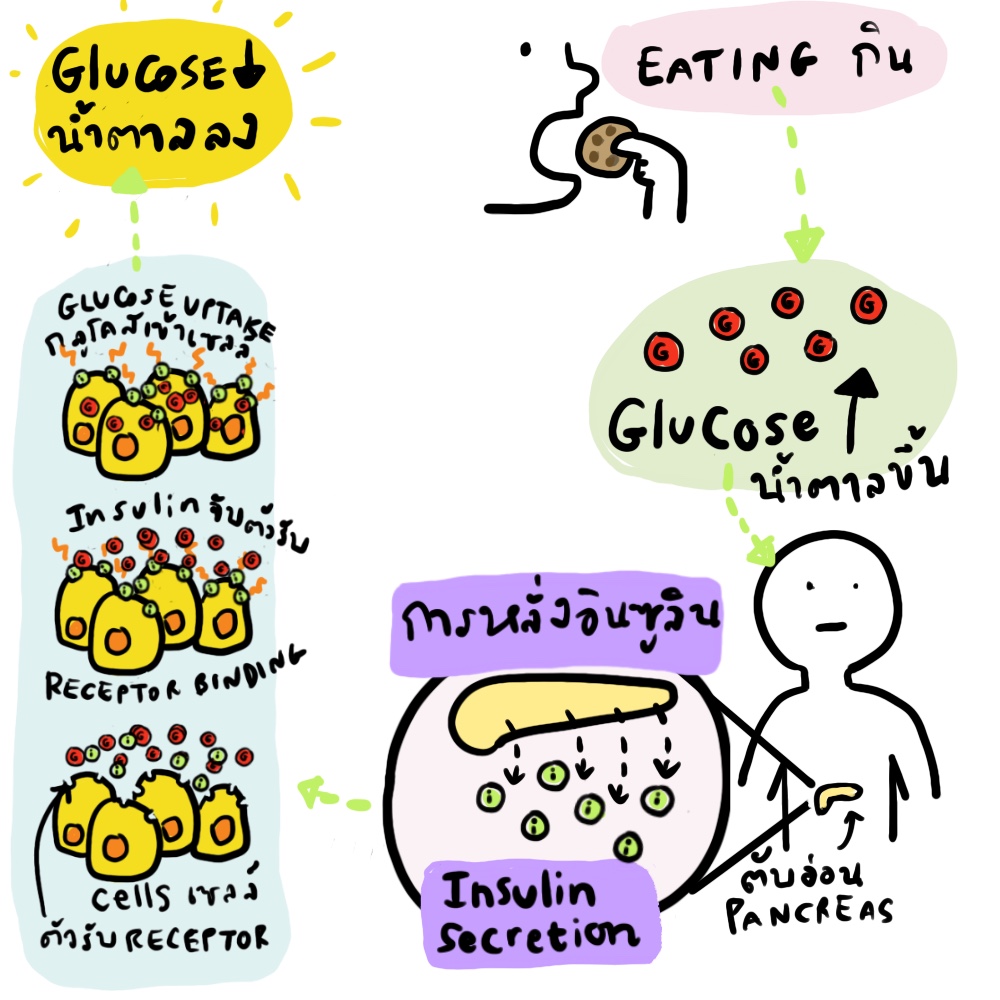
น้ำตาลกลูโคสมีความสำคัญต่อร่างกายเนื่องจากเป็นแหล่งพลังงานของเซลล์ต่างๆในร่างกาย ค่าระดับกลูโคสในเลือดของผู้ป่วยเบาหวานควรสูงกว่า 70 มิลลิกรัม/เดซิลิตร (ระดับกลูโคสในเลือดของคนทั่วไปควรสูงกว่า 55 มิลลิกรัม/เดซิลิตร) ผู้ป่วยเบาหวานมีความเสี่ยงต่อการเกิดภาวะระดับน้ำตาลในเลือดต่ำได้ง่ายกว่าคนทั่วไป โดยเฉพาะในผู้ป่วยที่พยายามควบคุมระดับน้ำตาลในเลือดให้อยู่ในเกณฑ์โดยใช้ยาและควบคุมอาหารอย่างเคร่งครัดซึ่งหากมีปัจจัยใดๆที่มีผลต่อน้ำตาลในเลือด เช่น การมีกิจกรรมมากขึ้นกว่าปกติ, การเจ็บป่วย, การรับประทานอาหารได้น้อยกว่าปกติหรือรับประทานผิดเวลา เหล่านี้ก็จะทำให้เกิดภาวะน้ำตาลในเลือดต่ำ
อาการของภาวะน้ำตาลในเลือดต่ำ
ผู้ป่วยจะเริ่มรู้สึกมีอาการใจสั่น, มือสั่น, หิว, วิงเวียน, รู้สึกเหมือนจะเป็นลม, ปวดศีรษะ, อ่อนเพลีย หากปล่อยทิ้งไว้อาการจะรุนแรงมากขึ้นทำให้ผู้ป่วยหมดสติหรือชัก

ทำไมจึงเกิดภาวะน้ำตาลในเลือดต่ำ
ระดับกลูโคสในเลือดที่ปกติในผู้ป่วยเบาหวานได้จากความสมดุลระหว่างปริมาณอาหารที่รับประทานเข้าไป, กิจกรรมที่กระทำ, ยาเบาหวานที่ใช้, และความเจ็บป่วยที่เกิดขึ้นในขณะใดขณะหนึ่ง
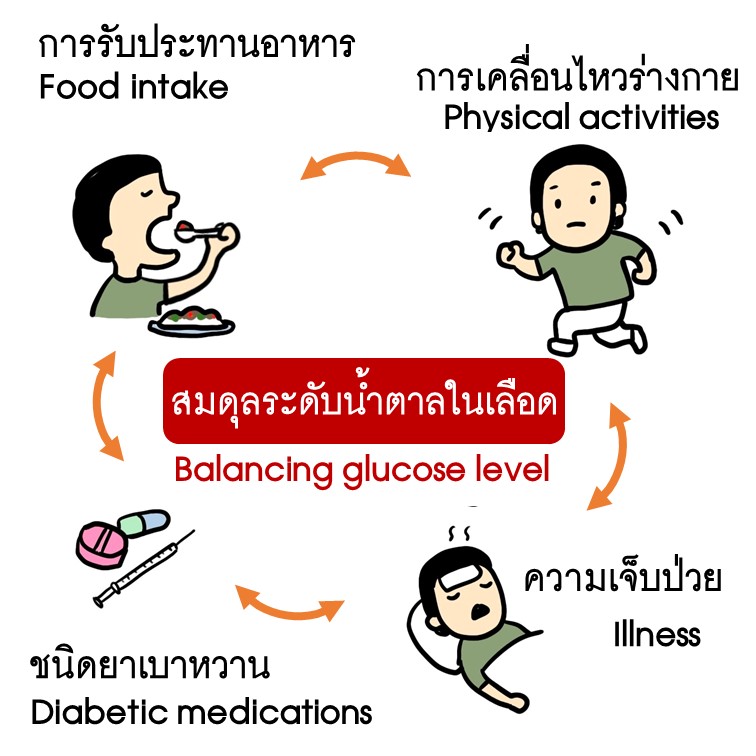
หากมีการเสียสมดุลของปัจจัยใดปัจจัยหนึ่งหรือหลายปัจจัยร่วมกัน เช่น
- ผู้ป่วยรับประทานอาหารได้น้อยกว่าเดิม, มื้ออาหารถูกงดหรือเลื่อนออกไปในขณะที่ยังรับประทานยาหรือฉีดยาเบาหวานตามเวลาปกติ
- ผู้ป่วยมีกิจกรรมที่ใช้พลังงานมากขึ้นกว่าปกติ เช่น ออกกำลังกายมากขึ้น, มีการยกของหนัก, จัดบ้าน, อาบน้ำสุนัข, ล้างรถเป็นต้น ซึ่งบางครั้งผู้ป่วยเองก็ไม่ทันรู้ตัวว่ากิจกรรมเหล่านี้ทำให้มีการใช้พลังงานมากกว่าที่เคยเป็น
- ผู้ป่วยที่รับประทานอาหารและใช้ยาเบาหวานตามปกติแต่มีความเจ็บป่วยเกิดขึ้นเช่นเป็นหวัดหรือท้องเสีย ทำให้ร่างกายต้องใช้พลังงานมากกว่าปกติอาจเกิดภาวะน้ำตาลในเลือดต่ำได้
- การดื่มเครื่องดื่มแอลกอฮอล์ทำให้มีความเสี่ยงต่อการเกิดภาวะน้ำตาลในเลือดต่ำในผู้ป่วยเบาหวาน
ผู้ป่วยเบาหวานที่มีความเสี่ยงสูงต่อการเกิดภาวะน้ำตาลในเลือดต่ำซึ่งควรใส่ใจระมัดระวังดูแลเป็นพิเศษได้แก่
- ผู้ป่วยสูงวัย
- ผู้ป่วยที่มีโรคตับ, โรคไต
- ผู้ป่วยเบาหวานที่ใช้อินซูลินชนิดฉีด หรือยาเบาหวานกลุ่ม sulfonyluria เช่น Daonil, Minidiab, Diamicron, Amaryl, และยา Novonorm ซึ่งเป็นยาในกลุ่ม Glinide
- ผู้ป่วยที่ควบคุมเบาหวานอย่างเข้มงวดมากโดยกำหนดระดับเป้าหมาย HbA1c และระดับน้ำตาลในเลือดที่ใกล้เคียงระดับปกติมาก
- ผู้ป่วยที่เคยมีภาวะน้ำตาลในเลือดต่ำโดยเฉพาะระดับรุนแรงหรือภาวะน้ำตาลในเลือดต่ำที่ไม่มีอาการเตือนเกิดขึ้นมาก่อน
เมื่อผู้ป่วยเกิดภาวะน้ำตาลในเลือดต่ำควรทำอย่างไร
แบ่งเป็น 2 กลุ่มตามระดับความรู้สึกตัวของผู้ป่วย
ผู้ป่วยยังรู้สึกตัว หากเริ่มมีอาการที่บ่งบอกว่าระดับน้ำตาลกลูโคสในเลือดต่ำ เช่น ใจสั่นวิงเวียน ผู้ป่วยยังรู้สึกตัว หากเริ่มมีอาการที่บ่งบอกว่าระดับน้ำตาลกลูโคสในเลือดต่ำ เช่น ใจสั่นวิงเวียน ให้รับประทานคาร์โบไฮเดรตที่ดูดซึมเร็ว 15 กรัม แล้วสังเกตอาหารหรือเจาะน้ำตาลปลายนิ้ว ถ้าอาการไม่ดีขึ้นให้รับประทานคาร์โบไฮเดรตที่ดูดซึมเร็วอีก 15 กรัม จนกว่าอาการจะหายไปหรือได้ค่าน้ำตาลมากกว่า 70 mg/dl หากผู้ป่วยมีอาการดีขึ้นแล้วให้รับประทานคาร์บไฮเดรตชนิดดูดซึมช้า เช่น ขนมปัง ผลไม้หรือข้าว เพื่อป้องกันน้ำตาลตกซ้ำ
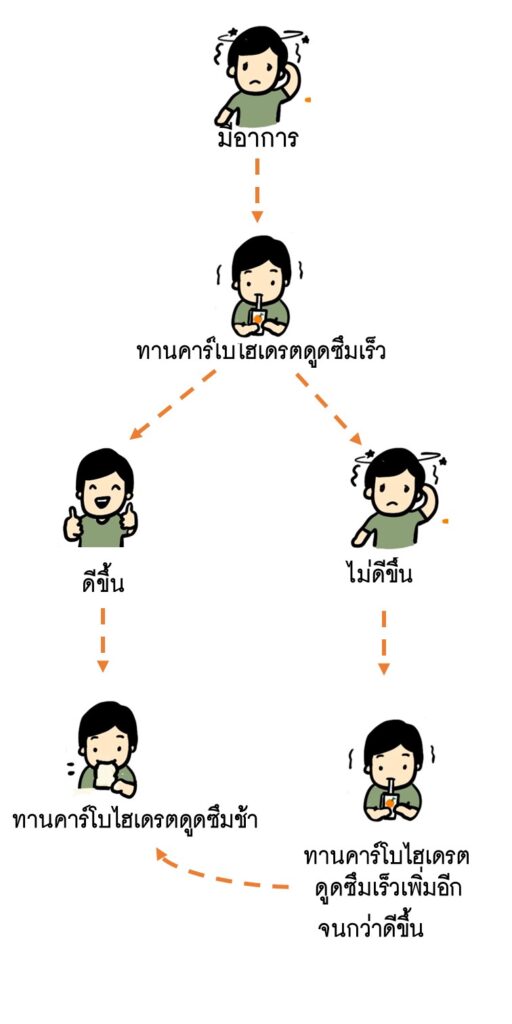
| ตัวอย่างคาร์โบไฮเดรตชนิดดูดซึมเร็ว ปริมาณ 15 กรัม | ตัวอย่างคาร์โบไฮเดรตดูดซึมช้า ปริมาณ 15 กรัม |
| ลูกอม 3 เม็ด น้ำผลไม้ 1 กล่อง น้ำตาล 1 ช้อนโต๊ะ น้ำผึ้ง 1 ช้อนโต๊ะ | ขนมปัง 1 แผ่น กล้วยหรือแอ๊ปเปิ้ล 1 ผล โยเกิร์ต 200 กรัม ข้าวต้มหรือโจ๊ก 1/2 ถ้วย |
ผู้ป่วยหมดสติไม่รู้สึกตัว ให้ผู้ดูแลหรือผู้พบเห็นเหตุการณ์โทร 1669 แจ้งเหตุฉุกเฉินผู้ป่วยหมดสติ

การป้องกันภาวะน้ำตาลในเลือดต่ำ
ผู้ป่วยเบาหวานกลุ่มความเสี่ยงต่อภาวะน้ำตาลในเลือดต่ำควรมีเครื่องตรวจระดับน้ำตาลด้วยการเจาะเลือดปลายนิ้วและตรวจระดับน้ำตาลในเลือดเป็นระยะ ผู้ป่วยควรพกลูกอมหรือน้ำผลไม้ติดตัวไว้รับประทานเมื่อเกิดอาการ
หากมีข้อสงสัยหรือต้องการสอบถามข้อมูลเพิ่มเติม
กรุณาติดต่อ ศูนย์เบาหวานและเมตาบอลิสม โรงพยาบาลพระรามเก้า
หมายเลขโทรศัพท์ 1270 ต่อ 10351, 10352
PI-DMC-10