ยาต้านเกล็ดเลือด (anti-platelet)
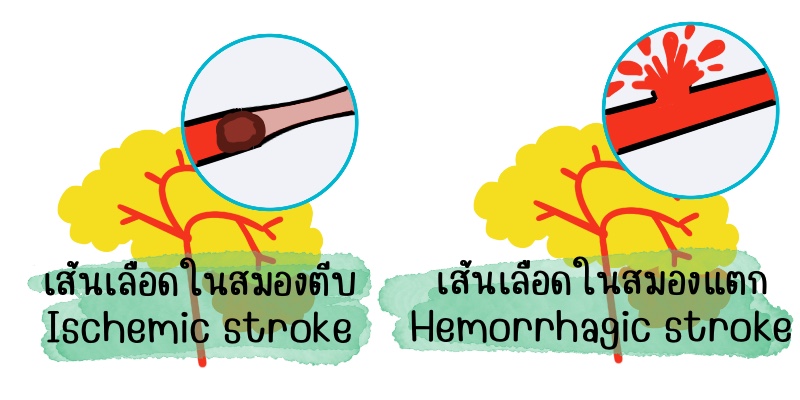
ยาต้านเกล็ดเลือดคือยาที่ช่วยป้องกันไม่ให้เกล็ดเลือดเกาะตัวกันซึ่งจะเป็นสาเหตุของการอุดตันของหลอดเลือดทำให้เกิดหลอดเลือดสมองตีบหรือหลอดเลือดหัวใจตีบ ยาต้านเกล็ดเลือดจะถูกใช้ในผู้ป่วยที่มีความเสี่ยงต่อการเกิดลิ่มเลือดอุดตันในสมองและเส้นเลือดหัวใจ ในปัจจุบันมียาหลายชนิดแตกต่างกันตามกลไกการออกฤทธิ์ แพทย์จะเป็นผู้เลือกยาที่เหมาะสมให้แก่ผู้ป่วยแต่ละราย ผู้ป่วยที่ได้รับยาต้านเกล็ดเลือดควรอยู่ภายใต้การดูแลของแพทย์อย่างสม่ำเสมอเพื่อป้องกันความเสี่ยงของภาวะเลือดออกในอวัยวะต่างๆ เช่น เลือดออกในระบบทางเดินอาหารหรือเลือดออกในสมอง
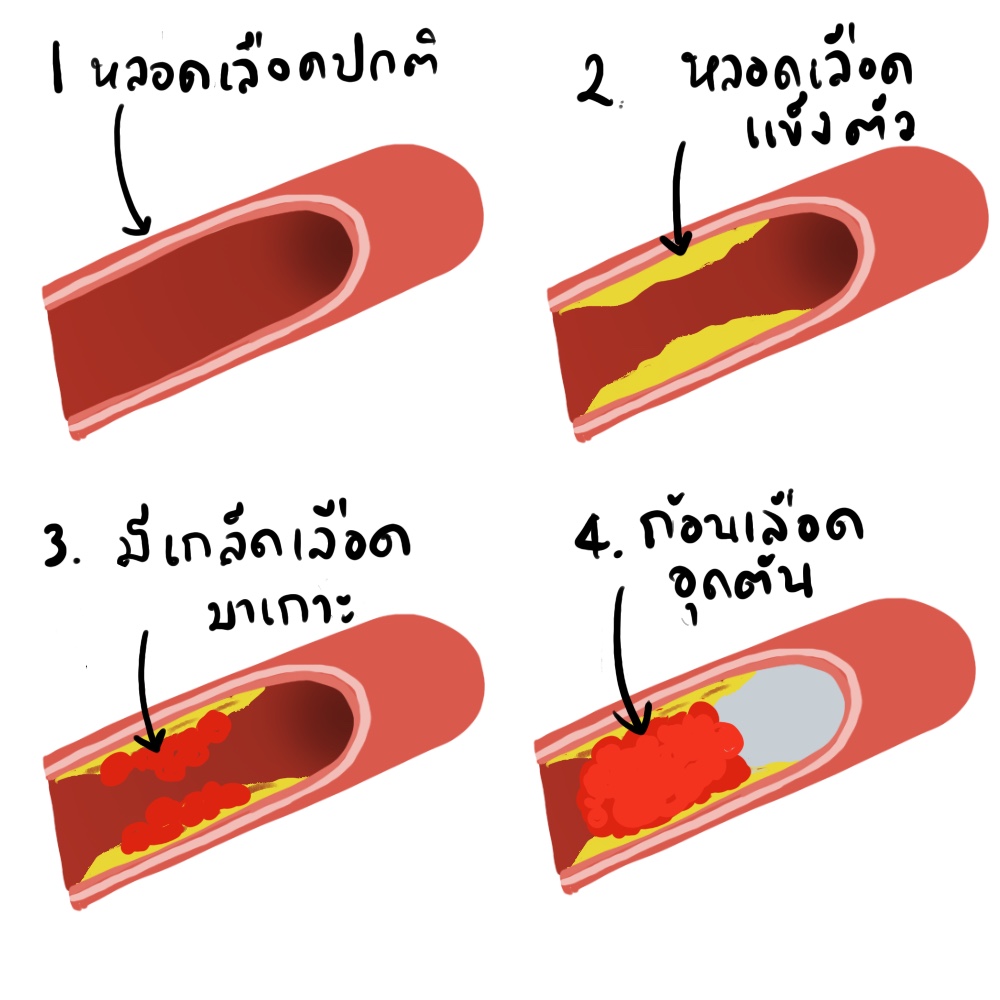
ชนิดของยาต้านเกล็ดเลือด
1.แอสไพริน
เป็นยาต้านเกล็ดเลือดที่ออกฤทธิ์โดยยับยั้งการเกาะตัวของเกล็ดเลือด เป็นยาที่ใช้แพร่หลายเนื่องจากมีประสิทธิภาพค่อนดี, มีการใช้มานาน, ราคาไม่แพงจึงเหมาะสำหรับนำมาใช้ป้องกันและลดความเสี่ยงในการกำเริบของโรคหลอดเลือดตีบที่สมองหรือหัวใจ อาการไม่พึงประสงค์ที่พบได้บ่อยของแอสไพริน คือการระคายเคืองทางเดินอาหารทำให้มีอาการปวดท้องแสบท้อง, คลื่นไส้, หรืออาจถึงกับมีเลือดออกในทางเดินอาหารได้ ดังนั้นจึงมีการพัฒนารูปแบบของยาแอสไพริน เพื่อช่วยลดปัญหาต่อทางเดินอาหาร ที่ใช้บ่อยมี 2 รูปแบบได้แก่
a. Enteric coated Aspirin
แอสไพรินชนิดเม็ดเคลือบช่วยให้ตัวยาค่อยๆ ละลายที่บริเวณลำไส้ช่วยลดอาการระคายเคืองบริเวณกระเพาะอาหาร จึงไม่ควรหักเม็ดยาหรือบดเคี้ยวเม็ดยาและไม่ควรการรับประทานยาร่วมกับนมหรือยาลดกรดเนื่องจากอาจทำให้ตัวยาละลายออกมาที่กระเพาะอาหารแทนที่จะเป็นที่ลำไส้
ตัวอย่าง : แอสไพรินชนิดเม็ดเคลือบ(81 มิลลิกรัม) เช่น Aspent-M, B-Aspirin/แอสไพรินชนิดเม็ดเคลือบ(300 มิลลิกรัม) เช่น Aspent
b. Aspirin ชนิดผสมกับ glycine
เพื่อเพิ่มการละลายและลดอาการข้างเคียงต่อทางเดินอาหาร เม็ดยาสามารถวางบนลิ้นอมให้ละลายแล้วกลืนได้โดยไม่ต้องดื่มน้ำตามหรือจะกลืนเม็ดยาพร้อมน้ำสะอาดก็ได้ตัวอย่างชื่อการค้าของยาเช่น CardiPRIN 100 mg
2. ยาต้านการเกาะกันของเกล็ดเลือดที่ไม่ใช่แอสไพริน
ยากลุ่มนี้จะใช้ในกรณีที่ผู้ป่วยไม่สามารถใช้ยาแอสไพรินได้เนื่องจากมีอาการแพ้หรือมีอาการข้างเคียงต่อระบบทางเดินอาหารรุนแรง แพทย์อาจพิจาณาใช้ยาอื่นได้แก่
a. ยาต้านเกล็ดเลือดกลุ่ม P2Y12 inhibitor ยากลุ่มนี้มีประสิทธิภาพดีกว่าแอสไพริน โดยที่ระคายเคืองกระเพาะอาหารน้อยกว่าแต่ความเสี่ยงในการทำให้เกิดเลือดออกนั้นอาจจะมากกว่าแอสไพรินเล็กน้อยและตัวยามีราคาแพงกว่าแอสไพริน
ตัวอย่าง
| ชื่อสามัญ (Generic name) | ชื่อการค้า |
| Clopidogrel | Plavix 75 mgCo-Plavix 75/75 mgApolets 75 mg |
| Prasugrel | Effient 10 mg |
| Ticagrelor | Brilinta 90 mg |
b. ยาที่ยับยั้งการเกาะตัวของเกล็ดเลือดโดยการยับยั้งเอนไซม์ฟอสโฟไดเอสเทอเรส ยานี้มีฤทธิ์ต้านเกล็ดเลือดที่น้อยกว่าแอสไพริน
ตัวอย่าง
| ชื่อสามัญ (Generic name) | ชื่อการค้า |
| Cilostazol | Pletaal 50 และ 100 mg |
C. ยาต้านเกล็ดเลือดชนิดใหม่ที่ออกฤทธิ์ผ่านกลไกการยั้บยั้งไกลโคโปรตีน IIb/IIIa การใช้ยากลุ่มนี้มีข้อบ่งชี้ในกรณีที่ผู้ป่วยมีการแพ้ยาหรือไม่สามารถทนต่อผลข้างเคียงของยาต้านเกล็ดเลือดกลุ่มอื่นได้
ตัวอย่าง
| ชื่อสามัญ (Generic name) | ชื่อการค้า |
| Abciximab | ReoPro |
| eptifibatide | Integrilin |
| tirofiban | Aggrastat (Pro) |
ข้อควรรู้สำหรับผู้ป่วยที่การใช้ยาต้านการเกาะกันของเกล็ดเลือด
- จุดประสงค์ของการใช้ยากลุ่มนี้คือเพื่อลดโอกาสเกิดลิ่มเลือดในระบบไหลเวียนเลือดเพื่อป้องกันโรคหลอดเลือดหัวใจอุดตันหรือหลอดเลือดสมองอุดตันซ้ำอีก ดังนั้นผู้ป่วยจึงต้องใช้ยาไปตลอดชีวิต
- ผลข้างเคียงที่สำคัญที่สุดของยากลุ่มนี้ คือ ทำให้เลือดหยุดยากขึ้น ดังนั้น:หากมีอาการดังต่อไปนี้ให้หยุดรับประทานยาและไปพบแพทย์ทันที
- มีเลือดออกที่เหงือกบ่อยๆและหยุดยาก
- เลือดกำเดาไหล, มีจ้ำเลือดตามผิวหนังเป็นบริเวณกว้าง
- ประจำเดือนปริมาณมาก
- เลือดออกในเยื่อบุตาขาว
- อาเจียนเป็นเลือด
- มีปัสสาวะเป็นเลือด
- ถ่ายอุจจาระเป็นเลือดหรือเป็นสีคล้ำ
- มีเลือดออกทางเนื้อเยื่อ เช่น มีเลือดออกจากบาดแผลมาก
- ผู้ป่วยควรระมัดระวังการเกิดอุบัติเหตุและอันตราย เช่น การล้มอาจทำให้เกิดเลือดออกในอวัยวะภายในโดยเฉพาะบริเวณศีรษะและทรวงอก
- ในกรณีที่ต้องทำการผ่าตัด, ถอนฟันหรือทำหัตถการที่จะต้องมีบาดแผลและเลือดออก ผู้ป่วยจะต้องแจ้งให้แพทย์ผ่าตัดทราบทุกครั้งว่ารับประทานยาต้านเกล็ดเลือดอยู่และแพทย์อาจพิจารณาหยุดยาก่อนการผ่าตัดเป็นรายๆไป
ยากันเลือดแข็งตัว (anticoagulant)
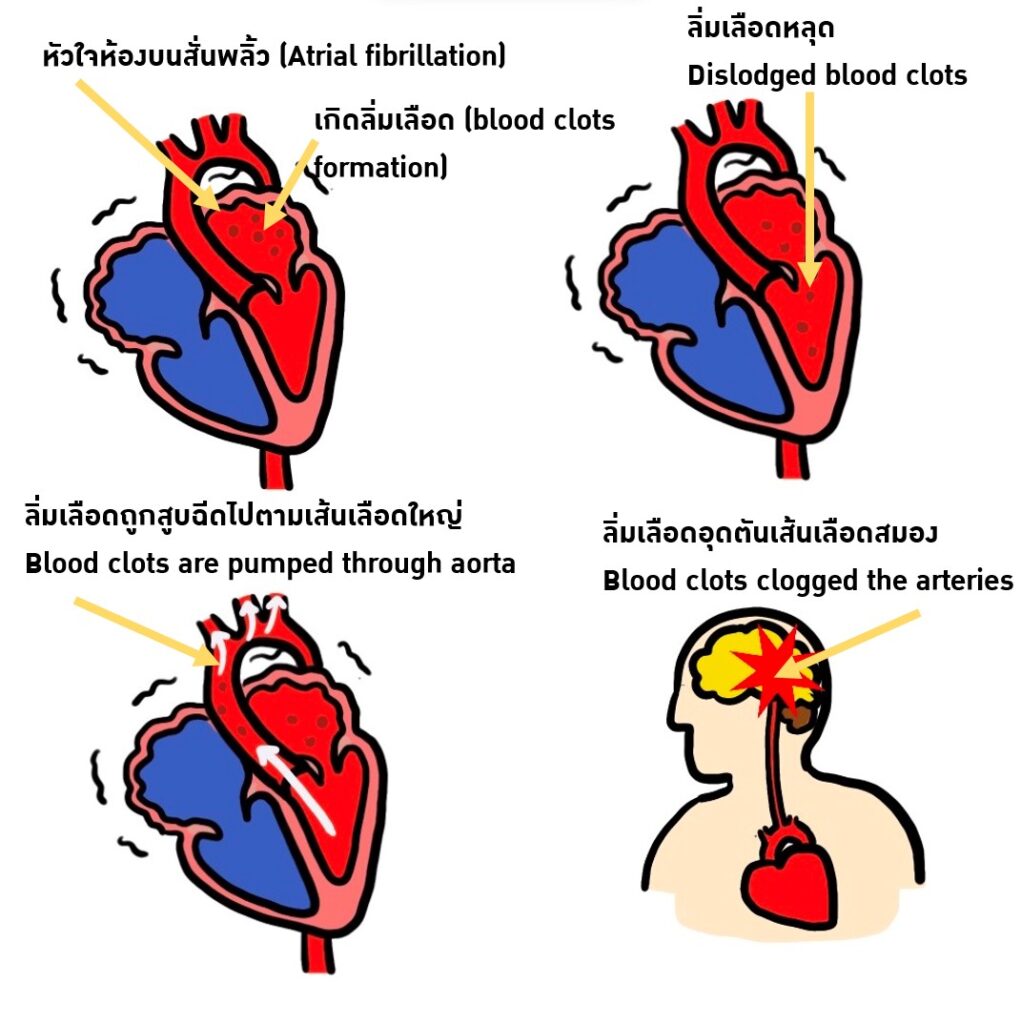
ยากันเลือดแข็งตัวคือยาที่ทำให้เลือดแข็งตัวช้าลงจึงป้องกันการเกิดลิ่มเลือดในเส้นเลือด ข้อบ่งชี้ของการใช้ยากันเลือดแข็งตัวได้แก่
- การป้องกันและการรักษาภาวะลิ่มเลือดอุดตันในหลอดเลือดดำ เช่น ลิ่มเลือดอุดตันในหลอดเลือดดำที่ขา (deep vein thrombosis) หรือลิ่มเลือดอุดตันในหลอดเลือดดำที่ปอด (pulmonary embolism)
- ผู้ป่วยที่มีโอกาสเสี่ยงที่จะมีหลอดเลือดในสมองตีบจากลิ่มเลือดจากการเต้นพริ้วของหัวใจห้องบน (atrial fibrillation)
- ผู้ป่วยที่มีการผ่าตัดเปลี่ยนลิ้นหัวใจ
ยากันเลือดแข็งตัว แบ่งออกเป็น
- ยาวาร์ฟาริน (warfarin)
เป็นยาที่ใช้กันแพร่หลายมาเป็นเวลานาน การใช้ยาชนิดนี้จะต้องรับประทานยาอย่างสม่ำเสมอและมาพบแพทย์ตามนัดอย่างต่อเนื่องเพื่อเจาะเลือดตรวจระดับยา ในช่วงแรกที่เริ่มปรับขนาดยาผู้ป่วยอาจต้องมาเจาะเลือดทุก 3 วันหรือทุกสัปดาห์เพื่อปรับระดับยา การใช้ยากลุ่มนี้มีข้อควรระวังเนื่องจากยาชนิดนี้มีปฏิกิริยากับยาอื่นและอาหารบางชนิดที่รับประทานกันทั่วไป เช่น ผักใบเขียว รวมถึงต้องพิจารณาความเสี่ยงเลือดออกรายบุคคลร่วมด้วย
ยาวาร์ฟาริน (warfarin) ในโรงพยาบาลพระรามเก้ามีใช้ 3 ขนาดคือ 2, 3 และ 5 มิลลิกรัม
ข้อควรปฏิบัติเมื่อท่านรับประทาน warfarin
- มาพบแพทย์ตามนัดอย่างสม่ำเสมอเนื่องจากจำเป็นต้องได้รับการตรวจค่าการแข็งตัวของเลือดหรือที่เรียกว่า “ค่า INR” เพื่อปรับยา warfarin ให้ได้ระดับค่า INR ที่เหมาะสมกับตัวโรคของท่าน
- ถ้าค่า INR สูงเกินระดับ จะมีโอกาสเกิดภาวะเลือดออกได้ง่าย
- ถ้าค่า INR ต่ำกว่าระดับ จะมีโอกาสเกิดลิ่มเลือดอุดตันได้ง่าย
- รับประทานยาอย่างต่อเนื่อง ห้ามลืมทานยา ในบางกรณีอาจจะต้องใช้ปฏิทินช่วยจำ
- หากมีอาการเลือดออกผิดปกติให้หยุดยาและมาพบแพทย์ทันที
- เมื่อท่านไปรับบริการทางการแพทย์ต้องแจ้งบุคลากรการแพทย์ทราบทุกครั้งว่าท่านกำลังรับประทานยากันเลือดแข็งตัวอยู่โดยเฉพาะในกรณีที่ต้องทำการผ่าตัด, การถอนฟันหรือต้องรับประทานยาอย่างอื่นเพิ่ม
- หากเกิดอุบัติเหตุมีบาดแผลที่มีเลือดออกให้ห้ามเลือดโดยใช้มือกดผ้าสะอาดไว้ให้แน่นตรงบาดแผล จะช่วยให้เลือดหยุดหรือไหลน้อยลงได้ แล้วรีบไปโรงพยาบาลที่ใกล้ที่สุดทันทีและแจ้งให้แพทย์หรือพยาบาลทราบว่าท่านกำลังรับประทานยากันเลือดแข็งตัวอยู่
- ยาและอาหารบางชนิดอาจมีผลต่อระดับของยาวาร์ฟารินในกระแสเลือดซึ่งจะส่งผลต่อการรักษาได้ ดังนั้นผู้ป่วยจะต้องระมัดระวังการรับประทานอาหารและไม่ควรซื้อยากินเอง
- ปฏิกริยาระหว่างยาที่ควรทราบ
- ยาที่เพิ่มฤทธิ์ของ Warfarin ซึ่งทำให้ค่า INR เพิ่มขึ้นทำให้มีโอกาสเลือดออก ได้แก่
- กลุ่มยาแก้ปวดข้อ /กล้ามเนื้อ เช่น Diclofenac, Piroxicam, Indomethacin, Ibuprofen
- กลุ่มยาฆ่าเชื้อบางตัว เช่น Co-trimoxazole (Sulfa)
- ยาที่ลดฤทธิ์ของวาร์ฟารินซึ่งทำให้ค่า INR ลดลงและทำให้มีโอกาสเกิดลิ่มเลือด ได้แก่
- ยากันชัก เช่น Carbamazepine, Phenytoin
- ยาฆ่าเชื้อบางตัว เช่น Rifampin, Griseofulvin
- ยาที่เพิ่มฤทธิ์ของ Warfarin ซึ่งทำให้ค่า INR เพิ่มขึ้นทำให้มีโอกาสเลือดออก ได้แก่
- ผลิตภัณฑ์อาหารเสริมที่มีผลต่อ warfarin เช่น โสม, ขิง, แปะก๊วย, กระเทียม, น้ำมันปลา, สมุนไพรและยาแผนโบราณ, ยาจีน, ยาชุดต่างๆ รวมถึงการใช้กัญชงและกัญชา
- อาหารบางชนิดสามารถเกิดปฏิกิริยากับยาวาร์ฟารินได้ โดยเฉพาะผักใบเขียวที่มีวิตามินเคสูง เช่น กะหล่ำปลี, บรอคโคลี่, แตงกวาพร้อมเปลือก, น้ำมันมะกอก, ผักโขม, ถั่วเหลือง, ใบชา และผลไม้คือ มะม่วงสุก และทุเรียน ดังนั้นปริมาณของการรับประทานอาหารเหล่านี้ในแต่ละวันจึงไม่ควรมีการเปลี่ยนแปลงแตกต่างกันมากแต่ควรรับประทานเป็นประจำในปริมาณเท่าๆ กัน อย่างสม่ำเสมอ
- ปฏิกริยาระหว่างยาที่ควรทราบ
ทำอย่างไรหากลืมรับประทานยาวาร์ฟาริน
ห้ามเพิ่มขนาดยาเป็น 2 เท่าโดยเด็ดขาด กรณีลืมกินยาและยังไม่ถึง 12 ชั่วโมงให้รีบกินยาขนาดปกติทันทีที่นึกได้ กรณีที่ลืมกินยาและเลย 12 ชั่วโมงไปแล้วให้ข้ามยามื้อนั้นไปเลยแล้วกินยามื้อต่อไปในขนาดปกติ
การเก็บรักษายา
- เก็บยาให้พ้นแสงและความชื้น
- เก็บยาในภาชนะที่โรงพยาบาลจัดให้
- เก็บยาให้พ้นมือเด็ก
- เม็ดยา warfarin อาจมีสีไม่สม่ำเสมอซึ่งเป็นลักษณะปกติท่านสามารถรับประทานต่อได้
- กรุณานำยาที่ยังรับประทานไม่หมดมาให้เภสัชกรตรวจสอบทุกครั้งที่นัด
- ยาละลายลิ่มเลือดกลุ่มใหม่ (direct oral anticoagulants ; DOACs)
ปัจจุบันนี้ได้มีการพัฒนายาต้านการแข็งตัวของเลือดกลุ่มใหม่เพื่อให้ผู้ป่วยใช้ได้อย่างสะดวก ไม่จำเป็นต้องตรวจเลือดเพื่อปรับยาในการรักษาและโอกาสเสี่ยงในการเกิดเลือดออกน้อยกว่ายาวาร์ฟาริน ยาสามารถออกฤทธิ์ได้เร็ว แต่อย่างไรก็ดีข้อบ่งชี้มีความแตกต่างกับ วาร์ฟาริน ซึ่งแพทย์จะเป็นผู้พิจารณากับท่านอีกครั้งก่อนเริ่มยา
ข้อเสียคือปัจจุบันยากลุ่มนี้ยังมีราคาค่อนข้างสูงและหากเกิดภาวะเลือดออกยาที่ใช้ในการแก้ฤทธิ์หายากและมีราคาแพง ยาในกลุ่มนี้ ได้แก่ Dabigratran, Apixaban, Endoxaban และ Rivaroxaban
ปัจจุบันในรพ.พระรามเก้า มียาต้านฤทธิ์ยาละลายลิ่มเลือดอยู่ในรพ.ดังนี้ Idarucizumab (ใช้สำหรับ Dabigatran) และ Profilnine (ใช้สำหรับ Apixaban, Endoxaban และ Rivaroxaban)
ข้อควรปฏิบัติเมื่อท่านรับประทาน DOACs
1. มาพบแพทย์ตามนัดทุกครั้ง
2. รับประทานยาอย่างต่อเนื่อง ไม่ลืมทานยา ในบางเคสอาจจะต้องใช้ปฏิทินช่วยจำ
3. หากมีอาการเลือดออกผิดปกติให้หยุดยาและมาพบแพทย์ทันที
4. ทุกครั้งที่ท่านไปรับบริการทางการแพทย์ต้องแจ้งบุคลากรการแพทย์ทราบด้วยว่าท่านกำลังรับประทานยากันเลือดแข็งตัวอยู่โดยเฉพาะในกรณีที่ต้องทำการผ่าตัด, การถอนฟันหรือต้องรับประทานยาอย่างอื่นเพิ่ม
5.หากเกิดอุบัติเหตุมีบาดแผลและเลือดไม่หยุดไหลให้ห้ามเลือดโดยใช้มือกดผ้าสะอาดไว้ให้แน่นตรงบาดแผลเลือดจะหยุดออกหรือออกน้อยลงแล้วรีบไปโรงพยาบาลที่ใกล้ที่สุดทันที และแจ้งให้แพทย์หรือพยาบาลทราบว่าท่านกำลังรับประทานยากันเลือดแข็งตัวอยู่
6.ยาและอาหารบางชนิด จะส่งผลต่อการออกฤทธิ์ของยาได้ ห้ามซื้อยากินเอง โดยเฉพาะยาสมุนไพร
ทำอย่างไรหากลืมรับประทานยา
สำหรับยาที่กินวันละสองครั้ง ได้แก่ Dabigratran และ Apixaban หากลืมกินยาแต่ยังไม่ถึง 6 ชั่วโมงให้รีบกินยาขนาดปกติทันทีที่นึกได้ กรณีที่ลืมกินยาและเลย 6 ชั่วโมงไปแล้วให้ข้ามยามื้อนั้นไปเลยแล้วกินยามื้อต่อไปในขนาด(dose)ปกติ
สำหรับยาที่กินวันละครั้ง ได้แก่ Endoxaban, Rivaroxaban หากลืมกินยาแต่ยังไม่ถึง 12 ชั่วโมงให้รีบกินยาขนาดปกติทันทีที่นึกได้ กรณีที่ลืมกินยาและเลย 12 ชั่วโมงไปแล้วให้ข้ามยามื้อนั้นไปเลยแล้วกินยามื้อต่อไปในขนาด(dose)ปกติ
PI-MED-45